¿Qué es la tuberculosis?
La tuberculosis es una infección microbiana causada por varias cepas de micobacterias (Mycobacterium tuberculosis principalmente). Las micobacterias necesitan abundante oxígeno para sobrevivir y multiplicarse: por esta razón, M. tuberculosis coloniza los pulmones, mientras que la bacteria de la lepra, M. leprae, con la que está relacionada estrechamente, forma grupos en los tejidos epidérmico y epitelial, que reciben oxígeno de la sangre como el resto de tejidos, pero que también puede absorber el oxígeno atmosférico.
La infección por M. tuberculosis normalmente conduce a una infección latente (asintomática), mientras que el 5-10% de las infecciones ocasionan una forma activa de la enfermedad que causa tos crónica, una rápida pérdida de peso, y fiebre, y que presenta una tasa de mortalidad de alrededor del 66% si no se trata. Con el tratamiento (generalmente antibióticos) se reduce la probabilidad de muerte, pero como el tratamiento de la forma activa de la enfermedad es difícil, largo y costoso, los esfuerzos para contener la tuberculosis dependen mucho más de nuestra capacidad para vacunar a nuestras poblaciones contra ella.
Se cree que, aproximadamente, un tercio de la población mundial está infectada con M. tuberculosis y tiene TB latente. Alrededor del 1% de la población mundial se infecta cada año. En 2012, había unos 8,6 millones de casos crónicos en todo el mundo (y 1,3 millones de muertes a causa de la enfermedad), frente a los 13,7 millones de 2007. La prevalencia y la tasa absoluta de la tuberculosis disminuye, y se han producido enormes ganancias durante las últimas décadas. Sin embargo, la tuberculosis resistente a múltiples medicamentos (MDR-TB) representa una amenaza grave y creciente.
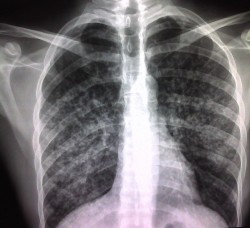
Una radiografía de los pulmones que muestra el aspecto moteado y difuso característico de la tuberculosis.
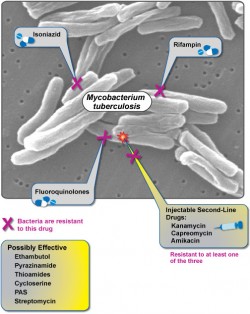
La tuberculosis multirresistente (MDR-TB, por sus siglas en inglés) normalmente se produce cuando no se completa el tratamiento con antibióticos de “primera línea”, ya que o bien se deja o se interrumpe dicho tratamiento antes de haber acabado con las bacterias. En estos casos, lo que queda son a menudo las formas más resistentes de la bacteria: aquellas que tienen paredes celulares especialmente impermeables (M. tuberculosis es conocida por sus paredes celulares gruesas y cerosas), aquellas que expresan genes que codifican las enzimas modificadoras del medicamento, o las que han mutado por completo. Después, estas bacterias resistentes se multiplican, y pueden transmitirse igual que la TB normal, aunque hay pruebas que demuestran que es menos probable que los brotes de MDR-TB surjan en poblaciones sanas, pero sí más posiblemente entre los pacientes inmunodeprimidos, tales como los enfermos de VIH/SIDA.
Una vez que la infección de TB se ha vuelto resistente a varios medicamentos, su tasa de mortalidad general aumenta hasta alrededor del 80%. Todavía quedarían algunos medicamentos que pueden tratar la MDR-TB, entre los que se incluyen algunas formas de quimioterapia, pero los efectos secundarios dejan al enfermo muy débil. Si estos tratamientos “de segunda línea” no se administran correctamente, la MDR-TB puede convertirse en XDR-TB, o tuberculosis extremadamente resistente. Se estima que se diagnostican 40.000 casos de XDR-TB cada año, y parece que la prevalencia aumenta: en 2008, 49 países habían registrado casos de XDR-TB. A día de hoy, el número de países asciende a 91.
Aunque la MDR-TB es muy poco frecuente, y la XDR-TB aún menos, sería catastrófico que dichas cepas lograsen establecerse en la población general, ya que la vacuna estándar BCG no es del todo eficaz contra ellas (o incluso contra la tuberculosis “normal”, contra la que se estima que presenta, aproximadamente, el 50% de eficacia). Por lo tanto, se buscan nuevas vacunas y opciones de tratamiento con urgencia, y los gobiernos y organizaciones internacionales de todo el planeta ya están asignando fondos para proyectos de investigación y desarrollo.
Historia del cannabis y de la tuberculosis
El uso del cannabis para el tratamiento de la tuberculosis se ha registrado a lo largo de la historia en muchas partes del mundo, y en algunos casos, el uso del cannabis como tratamiento popular para la TB ha persistido hasta nuestros días, aunque en su mayor parte, la generalización de las prácticas médicas modernas ha acabado con la utilización del cannabis en la medicina popular.La tuberculosis extremadamente resistente a los medicamentos es una amenaza incipiente, y cada año se registran nuevos casos en más países (© NIAID)
Una vez que la infección de TB se ha vuelto resistente a varios medicamentos, su tasa de mortalidad general aumenta hasta alrededor del 80%. Todavía quedarían algunos medicamentos que pueden tratar la MDR-TB, entre los que se incluyen algunas formas de quimioterapia, pero los efectos secundarios dejan al enfermo muy débil. Si estos tratamientos “de segunda línea” no se administran correctamente, la MDR-TB puede convertirse en XDR-TB, o tuberculosis extremadamente resistente. Se estima que se diagnostican 40.000 casos de XDR-TB cada año, y parece que la prevalencia aumenta: en 2008, 49 países habían registrado casos de XDR-TB. A día de hoy, el número de países asciende a 91.
Aunque la MDR-TB es muy poco frecuente, y la XDR-TB aún menos, sería catastrófico que dichas cepas lograsen establecerse en la población general, ya que la vacuna estándar BCG no es del todo eficaz contra ellas (o incluso contra la tuberculosis “normal”, contra la que se estima que presenta, aproximadamente, el 50% de eficacia). Por lo tanto, se buscan nuevas vacunas y opciones de tratamiento con urgencia, y los gobiernos y organizaciones internacionales de todo el planeta ya están asignando fondos para proyectos de investigación y desarrollo.
Historia del cannabis y de la tuberculosis
El uso del cannabis para el tratamiento de la tuberculosis se ha registrado a lo largo de la historia en muchas partes del mundo, y en algunos casos, el uso del cannabis como tratamiento popular para la TB ha persistido hasta nuestros días, aunque en su mayor parte, la generalización de las prácticas médicas modernas ha acabado con la utilización del cannabis en la medicina popular.La tuberculosis extremadamente resistente a los medicamentos es una amenaza incipiente, y cada año se registran nuevos casos en más países (© NIAID)
El uso del cannabis como tratamiento para la tuberculosis se registró por primera vez en la India, y parece haber sido muy popular en los tiempos de la Comisión de Drogas del Cáñamo Indio, de 1893-1894. La Comisión escuchó el testimonio sobre el uso de cannabis para tratar la tuberculosis y una amplia variedad de otras enfermedades, tanto de médicos indios como de occidentales, lo que sugiere que la práctica también era conocida en la Europa contemporánea. Una costumbre poco habitual en la India consistía en cultivar cannabis en el lugar de enterramiento de una cobra muerta. Se creía que el cultivo resultante tenía propiedades medicinales excepcionales, y era muy valorado como tratamiento para la TB.
El cannabis es un elemento importante de la farmacopea tradicional africana, y, en concreto, fue utilizado por los zulúes de Sudáfrica para el tratamiento de diversas enfermedades de las vías respiratorias, como el asma, el resfriado común y la tuberculosis, que se trataba con decocciones elaboradas para tal fin (infusiones de agua caliente). Además de esto, hay informes de consumo tradicional de cannabis en Méjico, como tratamiento para la tuberculosis. En este caso, los enfermos de tuberculosis, o de lepra (curiosamente, dada su estrecha relación), fumaban grandes cantidades de cannabis para reducir sus síntomas. Parece que el uso en la medicina popular mejicana se ha mantenido hasta la actualidad, aunque en los tiempos modernos es más probable que la tuberculosis se trate con una extracción de cannabis con alcohol. También hay informes de que el cannabis se ha utilizado para tratar la tuberculosis en la medicina popular tradicional en Argentina.
Las semillas de cáñamo se usaban para tratar la tuberculosis en la Checoslovaquia de preguerra
En Checoslovaquia, durante la época de la II Guerra Mundial, las semillas de cáñamo se utilizaban, de forma rutinaria, como parte de un programa de tratamiento para los niños que padecían tuberculosis. Antes de 1948 (momento en el que la Industria Farmacéutica checoslovaca fue nacionalizada), un producto llamado Edezyme estaba disponible en el mercado. Incluso ahora, al parecer todavía se produce una receta similar como remedio casero, en algunas áreas. Las semillas de cáñamo molidas se dejaban en infusión con leche caliente (60-80° C) durante por lo menos treinta minutos, antes de prensar la mezcla y filtrarla. Después, al paciente se le administra la mezcla en días alternos. Cada dosis debe contener 375 ml de leche y entre 50-80 gramos de semillas.
Las observaciones registradas, durante casi treinta años, en el Sanatorio Jince, al oeste de Checoslovaquia (ahora parte de la República Checa) indicaban que el tratamiento con leche de semilla de cáñamo solía producir mejoras significativas, y muchas curaciones con éxito, en ausencia de otros medicamentos, y en aquellos tiempos, cuando no eran habituales las comidas equilibradas y nutritivas. Se cree que el alto contenido en ácidos grasos esenciales poliinsaturados, encontrados en la proteína de la semilla primaria del cáñamo, la edestina, es importante para el tratamiento de la TB. Se ha demostrado que las bacterias de M. tuberculosis se destruyen a mayor velocidad cuando los niveles de ácido araquidónico son altos. El ácido araquidónico se produce en el cuerpo a través del metabolismo del ácido linoleico, que se encuentra en niveles muy altos en las semillas del cáñamo.
La investigación actual sobre el cannabis y la tuberculosis
En la década de 1950, los investigadores empezaron a presentar pruebas de las importantes propiedades antimicrobianas del cannabis, y las investigaciones sobre su uso potencial como tratamiento para la tuberculosis comenzaron formalmente, con resultados iniciales prometedores. En 1960, se demostró que la resina del cannabis aislada inhibía el crecimiento de M. Tuberculosis, y de varios otros patógenos bacterianos, incluso en disoluciones de 1:150.000.
El cannabis es un elemento importante de la farmacopea tradicional africana, y, en concreto, fue utilizado por los zulúes de Sudáfrica para el tratamiento de diversas enfermedades de las vías respiratorias, como el asma, el resfriado común y la tuberculosis, que se trataba con decocciones elaboradas para tal fin (infusiones de agua caliente). Además de esto, hay informes de consumo tradicional de cannabis en Méjico, como tratamiento para la tuberculosis. En este caso, los enfermos de tuberculosis, o de lepra (curiosamente, dada su estrecha relación), fumaban grandes cantidades de cannabis para reducir sus síntomas. Parece que el uso en la medicina popular mejicana se ha mantenido hasta la actualidad, aunque en los tiempos modernos es más probable que la tuberculosis se trate con una extracción de cannabis con alcohol. También hay informes de que el cannabis se ha utilizado para tratar la tuberculosis en la medicina popular tradicional en Argentina.
Las semillas de cáñamo se usaban para tratar la tuberculosis en la Checoslovaquia de preguerra
En Checoslovaquia, durante la época de la II Guerra Mundial, las semillas de cáñamo se utilizaban, de forma rutinaria, como parte de un programa de tratamiento para los niños que padecían tuberculosis. Antes de 1948 (momento en el que la Industria Farmacéutica checoslovaca fue nacionalizada), un producto llamado Edezyme estaba disponible en el mercado. Incluso ahora, al parecer todavía se produce una receta similar como remedio casero, en algunas áreas. Las semillas de cáñamo molidas se dejaban en infusión con leche caliente (60-80° C) durante por lo menos treinta minutos, antes de prensar la mezcla y filtrarla. Después, al paciente se le administra la mezcla en días alternos. Cada dosis debe contener 375 ml de leche y entre 50-80 gramos de semillas.
Las observaciones registradas, durante casi treinta años, en el Sanatorio Jince, al oeste de Checoslovaquia (ahora parte de la República Checa) indicaban que el tratamiento con leche de semilla de cáñamo solía producir mejoras significativas, y muchas curaciones con éxito, en ausencia de otros medicamentos, y en aquellos tiempos, cuando no eran habituales las comidas equilibradas y nutritivas. Se cree que el alto contenido en ácidos grasos esenciales poliinsaturados, encontrados en la proteína de la semilla primaria del cáñamo, la edestina, es importante para el tratamiento de la TB. Se ha demostrado que las bacterias de M. tuberculosis se destruyen a mayor velocidad cuando los niveles de ácido araquidónico son altos. El ácido araquidónico se produce en el cuerpo a través del metabolismo del ácido linoleico, que se encuentra en niveles muy altos en las semillas del cáñamo.
La investigación actual sobre el cannabis y la tuberculosis
En la década de 1950, los investigadores empezaron a presentar pruebas de las importantes propiedades antimicrobianas del cannabis, y las investigaciones sobre su uso potencial como tratamiento para la tuberculosis comenzaron formalmente, con resultados iniciales prometedores. En 1960, se demostró que la resina del cannabis aislada inhibía el crecimiento de M. Tuberculosis, y de varios otros patógenos bacterianos, incluso en disoluciones de 1:150.000.
El conocimiento de los cannabinoides específicos estaba dando sus primeros pasos (el CBD y el CBN habían sido aislados en la década de 1940, pero el THC y otros cannabinoides no se identificaron hasta 1964), y debido a que el mundo empezó a endurecer sus legislaciones contra el cannabis en los años 1960 y 1970, la investigación comenzó a estancarse. Sin embargo, se ha demostrado que el CDB ejerce propiedades antimicrobianas específicas, y a medida que la investigación volvió a coger ritmo una vez más en la década de los 90, se empezó a prestar una gran atención a esta área de investigación de nuevo.
Actualmente, la investigación sobre las propiedades microbianas del cannabis ha descubierto pruebas sustanciales de que las cepas resistentes a los medicamentos para la neumonía y la MRSA son destruidas por varios cannabinoides, el CBC, el CBG, el CDB y el THC. En un estudio israelí realizado en 2011, en ratas a las que se inyectó M. tuberculosis con el fin de causarles encefalomielitis autoinmune experimental (un modelo animal de la esclerosis múltiple), se demostró que el tratamiento posterior con CDB reducía en gran medida la progresión de la enfermedad. Los investigadores concluyeron que este efecto era mediado por la inhibición, inducida por el CDB, de la proliferación de células T, una propiedad que el CDB siempre ha demostrado que posee, pero no menciona explícitamente un efecto bactericida directo sobre M. tuberculosis, aunque es posible que desempeñase algún papel en la ralentización de la progresión de la enfermedad.
¿Puede el consumo de cannabis causar o exacerbar la tuberculosis?
Existen pruebas sustanciales que demuestran la relación entre el tabaquismo y el aumento del riesgo de infección de tuberculosis, lo que ha llevado a algunos a suponer que fumar cannabis también conlleva un mayor riesgo. Sin embargo, no hay pruebas que sugieran que fumar cannabis (o la utilización de medios alternativos para la inhalación de los cannabinoides, como la vaporización) aumente, directamente, el riesgo de desarrollar tuberculosis.
Por otra parte, hay pruebas importantes que demuestran que la propagación de la tuberculosis, y de otras enfermedades respiratorias contagiosas, puede facilitarse mediante el uso de métodos inseguros de consumo de cannabis, como compartir bongs o pipas, porros, incluso un espacio cerrado, caluroso y cargado de humo, por ejemplo, un vehículo o una habitación, puede aumentar la posibilidad de que se transmitan los microbios de la tuberculosis. En el caso de compartir un bong, el riesgo de transmisión puede ser más del doble.
Pruebas de que el consumo compartido de cannabis aumenta el riesgo de tuberculosis
En 2003, se registraron una serie de casos de tuberculosis en Queensland, Australia, en un grupo de hombres caucásicos jóvenes (un grupo demográfico al que la enfermedad no suele afectar, las tasas de infección son típicamente más altas en los aborígenes porque antes de la invasión europea, no habían entrado en contacto con la enfermedad, ni habían desarrollado ninguna resistencia natural. Por otro lado, la enorme disparidad actual en las condiciones socioeconómicas significa que los australianos blancos tienen mucho mejor acceso a la salud, a una nutrición adecuada y al agua potable). Tras realizar investigaciones adicionales, se descubrió que los miembros del grupo social, muy unido, compartían bongs o pipas. El estudio del caso concluyó que, si bien el contacto cercano dentro de la casa era el factor de riesgo más importante, el intercambio de pipas también aumentaba, significativamente, el riesgo.
En 2004, se comprobó que un grupo de 11 pacientes jóvenes con tuberculosis de Seattle, Washington estaban relacionados a través del consumo social del cannabis. De entre otros 22 amigos y colegas, a los que se realizaron análisis y pruebas posteriormente, 14 (64%) dieron positivo en la prueba de la tuberculina. Tras seguir investigando, se descubrió que los miembros de este grupo de amigos fumaban y compartían regularmente porros dentro de coches y habitaciones pequeñas (que a menudo tenían las ventanas tapiadas con tablas para ocultar el consumo ilegal de cannabis), y, de forma intencionada, creaban un entorno cerrado y caluroso, en el que el humo exhalado se inhalaba repetidamente, junto con los microbios presentes.
Uno de los posibles problemas a la hora de identificar los casos relacionados con el consumo compartido de cannabis es el hecho de que sigue siendo ilegal en muchas partes del mundo, lo que lleva a la gente a ser reacia a dar el nombre de terceros que puedan estar en riesgo, y, por lo tanto, el riesgo continuo se extiende a otros fuera del círculo social más inmediato, como compañeros de trabajo y miembros de la familia. Para enfermedades como la tuberculosis, que presentan un brote antes de que pueda convertirse en una epidemia, es fundamental, principalmente, identificar y proporcionar el tratamiento adecuado a los “contactos” de los casos existentes. Esta es otra consecuencia negativa de la prohibición, y a la luz de la aparición de nuevas cepas resistentes a los medicamentos, también es un argumento más a favor de la legalización, regulación y educación.
Los cannabinoides, la tuberculosis y la respuesta inmune Th1
Cuando un individuo se infecta con tuberculosis, se desencadena un conjunto de respuestas inmunes que definen la progresión y el resultado de la enfermedad. Esta respuesta inmune difiere entre individuos, y la gran mayoría de los seres humanos nunca presentará ningún síntoma. No se sabe con precisión cuáles son los mecanismos que determinan la inmunidad natural a la tuberculosis. Existen múltiples cepas diferentes, y pueden influir diferentes factores ambientales, y de otro tipo.
Actualmente, la investigación sobre las propiedades microbianas del cannabis ha descubierto pruebas sustanciales de que las cepas resistentes a los medicamentos para la neumonía y la MRSA son destruidas por varios cannabinoides, el CBC, el CBG, el CDB y el THC. En un estudio israelí realizado en 2011, en ratas a las que se inyectó M. tuberculosis con el fin de causarles encefalomielitis autoinmune experimental (un modelo animal de la esclerosis múltiple), se demostró que el tratamiento posterior con CDB reducía en gran medida la progresión de la enfermedad. Los investigadores concluyeron que este efecto era mediado por la inhibición, inducida por el CDB, de la proliferación de células T, una propiedad que el CDB siempre ha demostrado que posee, pero no menciona explícitamente un efecto bactericida directo sobre M. tuberculosis, aunque es posible que desempeñase algún papel en la ralentización de la progresión de la enfermedad.
¿Puede el consumo de cannabis causar o exacerbar la tuberculosis?
Existen pruebas sustanciales que demuestran la relación entre el tabaquismo y el aumento del riesgo de infección de tuberculosis, lo que ha llevado a algunos a suponer que fumar cannabis también conlleva un mayor riesgo. Sin embargo, no hay pruebas que sugieran que fumar cannabis (o la utilización de medios alternativos para la inhalación de los cannabinoides, como la vaporización) aumente, directamente, el riesgo de desarrollar tuberculosis.
Por otra parte, hay pruebas importantes que demuestran que la propagación de la tuberculosis, y de otras enfermedades respiratorias contagiosas, puede facilitarse mediante el uso de métodos inseguros de consumo de cannabis, como compartir bongs o pipas, porros, incluso un espacio cerrado, caluroso y cargado de humo, por ejemplo, un vehículo o una habitación, puede aumentar la posibilidad de que se transmitan los microbios de la tuberculosis. En el caso de compartir un bong, el riesgo de transmisión puede ser más del doble.
Pruebas de que el consumo compartido de cannabis aumenta el riesgo de tuberculosis
En 2003, se registraron una serie de casos de tuberculosis en Queensland, Australia, en un grupo de hombres caucásicos jóvenes (un grupo demográfico al que la enfermedad no suele afectar, las tasas de infección son típicamente más altas en los aborígenes porque antes de la invasión europea, no habían entrado en contacto con la enfermedad, ni habían desarrollado ninguna resistencia natural. Por otro lado, la enorme disparidad actual en las condiciones socioeconómicas significa que los australianos blancos tienen mucho mejor acceso a la salud, a una nutrición adecuada y al agua potable). Tras realizar investigaciones adicionales, se descubrió que los miembros del grupo social, muy unido, compartían bongs o pipas. El estudio del caso concluyó que, si bien el contacto cercano dentro de la casa era el factor de riesgo más importante, el intercambio de pipas también aumentaba, significativamente, el riesgo.
En 2004, se comprobó que un grupo de 11 pacientes jóvenes con tuberculosis de Seattle, Washington estaban relacionados a través del consumo social del cannabis. De entre otros 22 amigos y colegas, a los que se realizaron análisis y pruebas posteriormente, 14 (64%) dieron positivo en la prueba de la tuberculina. Tras seguir investigando, se descubrió que los miembros de este grupo de amigos fumaban y compartían regularmente porros dentro de coches y habitaciones pequeñas (que a menudo tenían las ventanas tapiadas con tablas para ocultar el consumo ilegal de cannabis), y, de forma intencionada, creaban un entorno cerrado y caluroso, en el que el humo exhalado se inhalaba repetidamente, junto con los microbios presentes.
Uno de los posibles problemas a la hora de identificar los casos relacionados con el consumo compartido de cannabis es el hecho de que sigue siendo ilegal en muchas partes del mundo, lo que lleva a la gente a ser reacia a dar el nombre de terceros que puedan estar en riesgo, y, por lo tanto, el riesgo continuo se extiende a otros fuera del círculo social más inmediato, como compañeros de trabajo y miembros de la familia. Para enfermedades como la tuberculosis, que presentan un brote antes de que pueda convertirse en una epidemia, es fundamental, principalmente, identificar y proporcionar el tratamiento adecuado a los “contactos” de los casos existentes. Esta es otra consecuencia negativa de la prohibición, y a la luz de la aparición de nuevas cepas resistentes a los medicamentos, también es un argumento más a favor de la legalización, regulación y educación.
Los cannabinoides, la tuberculosis y la respuesta inmune Th1
Cuando un individuo se infecta con tuberculosis, se desencadena un conjunto de respuestas inmunes que definen la progresión y el resultado de la enfermedad. Esta respuesta inmune difiere entre individuos, y la gran mayoría de los seres humanos nunca presentará ningún síntoma. No se sabe con precisión cuáles son los mecanismos que determinan la inmunidad natural a la tuberculosis. Existen múltiples cepas diferentes, y pueden influir diferentes factores ambientales, y de otro tipo.
Lo que sí se sabe es que la respuesta inmune Th1 es de vital importancia para la defensa contra los patógenos intracelulares (microbios que se infiltran y se multiplican dentro de las células huésped, como la tuberculosis), y las personas que son susceptibles a la tuberculosis sintomática tienen su respuesta inmune Th1 inhibida. En los casos de supresión de la Th1, la respuesta inmunitaria Th2 se pone en marcha. Sin embargo, el propósito de esta respuesta es defenderse de los patógenos extracelulares (tales como toxinas y parásitos), y cuando se ve obligada a intentar defenderse contra la tuberculosis, lo que hace en realidad es facilitar una progresión más rápida y eficaz de los síntomas.

No hay comentarios.:
Publicar un comentario