En estos días, la medicina preventiva es un tema polémico, ya que todos buscan formas para mantenerse saludables y evitar enfermedades.
Nuestros cuerpos están formados por sistemas fisiológicos exclusivos cuyo único propósito es mantener equilibrio interno, que se denomina homeostasis. Sabemos que el páncreas libera insulina para equilibrar los niveles de glucosa entre el flujo sanguíneo y las células. La glándula tiroides libera la hormona tiroidea, que regula funciones vitales del cuerpo relacionadas con el metabolismo, la temperatura corporal y mucho más. Dicho de manera simple, nuestros cuerpos están trabajando constantemente para mantenerse equilibrados en respuesta al entorno externo.
Con el fin de comprender cómo el tetrahidrocannabinol (THC) causa sus efectos intoxicantes bien conocidos, científicos descubrieron que aún contamos con otro sistema fisiológico regulatorio, denominado sistema endocannabinoide (ECS, por sus siglas en inglés), cuya función es conservar la homeostasis de los mensajes enviados entre nuestras células. Otra investigación demostró que enfermedades, inflamaciones y lesiones disparan el ECS, que trabaja para que el entorno interno recupere la homeostasis. Se describió a este sistema como protector y necesario para la vida. ¿Qué sucedería si podemos hacer que este sistema evite enfermedades y conserve un mejor estado de salud?
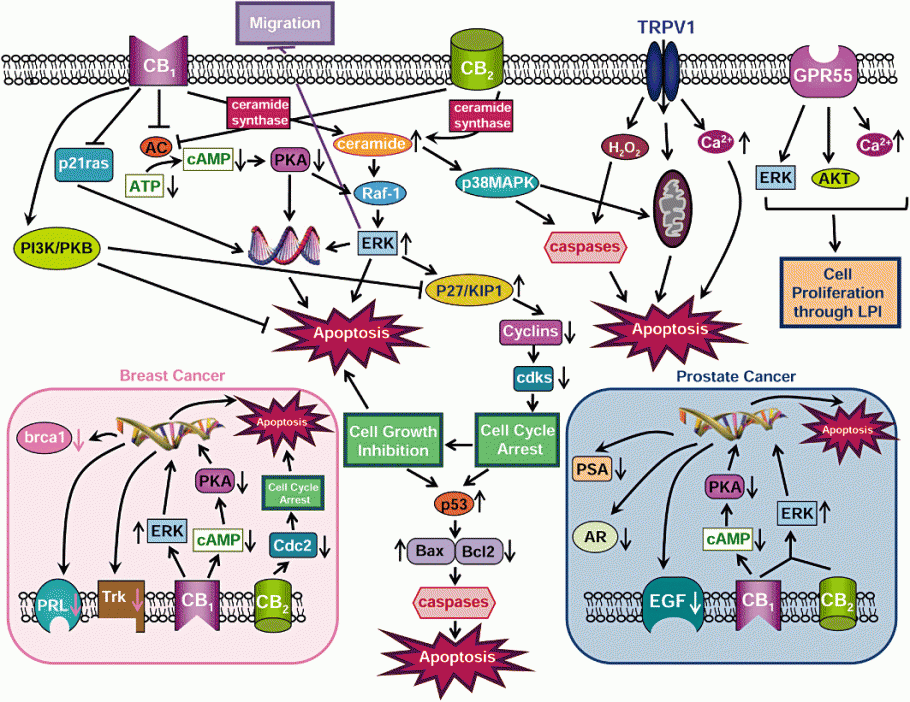
El ECS es el sistema receptor más extendido en el cuerpo humano. Está conformado por tres partes principales: los receptores cannabinoides, los compuestos denominados endocannabinoides y las enzimas que conforman y descomponen los endocannabinoides. Los endocannabinoides, que se denominan como “cannabis interno” con frecuencia, se sintetizan bajo demanda desde fuentes saludables de grasas dietéticas. Los receptores cannabinoides se ocultan en las membranas de las células en ciertas partes del cerebro y el cuerpo, específicamente las áreas en el cerebro que controlan el dolor, la memoria, las emociones, el control motriz, las náuseas y el apetito, como también los intestinos, el sistema inmunológico y el sistema nervioso periférico. Cuando existe un desencadenante que causa desequilibrio, como una lesión o enfermedad, se liberan endocannabinoides, que actúan como “llaves” que se unen a los receptores, como “bloques” en nuestras células. Una vez que se activa el receptor, ocurre una reacción química en la célula, que le dice a la célula que cambie su mensaje.
El funcionamiento del ECS depende de muchos factores, entre los cuales se encuentra la genética, la edad, los niveles de estrés, la dieta y el estado general de salud. Pueden existir variantes en los genes que cifran para el ECS, que pueden ocasionar ciertas enfermedades, como trastorno por déficit de atención e hiperactividad (TDAH) y trastorno por estrés postraumático (TEPT). Además, una enfermedad crónica, el estrés crónico o la privación crónica del sueño pueden ocasionar que disminuyan los endocannabinoides. Estas interrupciones en el funcionamiento normal del ECS interfieren con su capacidad de regular desequilibrios celulares y lograr la homeostasis.
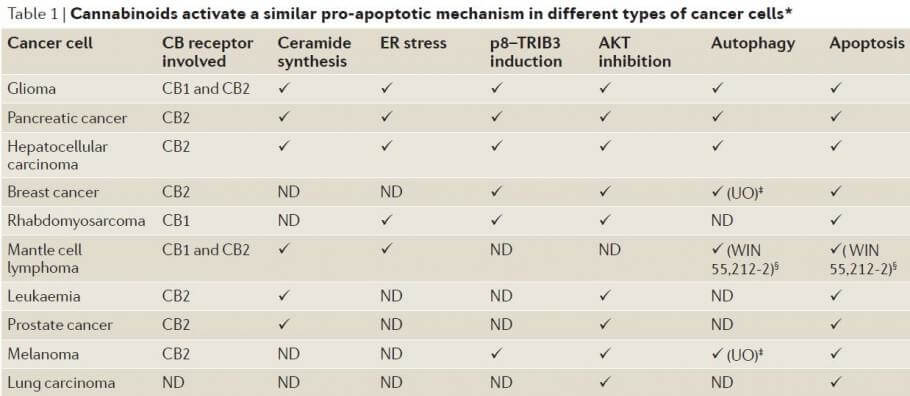
En 2004, en Journal Neuroendocrinology Letters, Ethan Russo, un neurólogo y científico investigador, publicó: Clinical endocannabinoids Deficiency (CECD): Can this concept explain therapeutic benefits of cannabis in migraine, fibromyalgia, irritable bowel syndrome and other treatment-resistant conditions? (Deficiencia clínica del sistema endocannabinoide [CECD, por sus siglas en inglés]: ¿este concepto puede explicar los beneficios terapéuticos del cannabis en migrañas, la fibromialgia, el síndrome del intestino irritable y otras afecciones resistentes al tratamiento?). Russo propuso la teoría de que ciertas personas con las afecciones mencionadas anteriormente respondieron a tratamientos con cannabis porque padecían deficiencias del sistema endocannabinoide que permitieron que la afección se manifestara. Una investigación posterior demostró que la deficiencia del sistema endocannabinoide cumple un papel importante en enfermedades autoinmune, la epilepsia, el síndrome de dolor regional complejo, enfermedades cardiovasculares, la depresión, la ansiedad, la esquizofrenia, la esclerosis múltiple, náuseas, la enfermedad de Huntington, la enfermedad de Parkinson, síntomas menstruales, la imposibilidad para que los recién nacidos crezcan bien y otras dificultades para tratar afecciones.
La planta de cannabis produce más de 100 fitocannabinoides, incluido el tetrahidrocannabinol (THC) y cannabidiol (CBD). Estos compuestos imitan los endocannabinoides, ya que interactúan con el ECS y restauran la homeostasis. En lugar de esperar hasta que aparezca la enfermedad, existe una gran cantidad de formas de cuidar su ECS, que le permite funcionar adecuadamente, evitar deficiencias y mantener la homeostasis.
Es de conocimiento común que se requiere una dieta saludable y equilibrada para lograr bienestar físico y emocional. Nuestros cuerpos confían en nuestra dieta para producir la cantidad adecuada de endocannabinoides para funcionar de manera óptima. Los cannabinoides se sintetizan en los ácidos grasos en nuestras dietas y requieren un equilibrio específico de omega 6 y 3 a fin de que se produzcan en las cantidades adecuadas. Para lograr máxima biodisponibilidad, la proporción óptima de ácidos grasos con omega 6 a omega 3 en los alimentos es de 5:1 y 1:1; en aquellas personas que padecen enfermedades crónicas, lo ideal es que esa proporción sea la menor posible. Las dietas occidentales constan de proporciones de 20:1, principalmente debido al exceso de consumo de ácidos grasos con omega 6 que provienen de aceites vegetales en muchos alimentos envasados. Las dietas occidentales con proporciones mayores de ácidos grasos con omega 6 a omega 3 reducen los endocannabinoides y evitan que se conserve la homeostasis.
Otro factor que promueve el bienestar del ECS es el ejercicio aeróbico. Estudios en animales informan que correr sobre ruedas de forma voluntario aumenta los receptores cannabinoides en el cerebro y la sensibilidad de los receptores a los endocannabinoides. Estudios en humanos demostraron que hacer ejercicios (como correr, andar en bicicletas y caminar) mejoran los niveles de endocannabinoides en el flujo sanguíneo. De hecho, los endocannabinoides tienen mayor posibilidad de ser los responsables del fenómeno descrito como “endorfina”.
Los prebióticos también pueden beneficiar al ECS. Se demostró que el lactobacilo acidófilo, una bacteria prebiótica encontrada en alimentos fermentados como yogur y chucrut, induce la expresión de los receptores cannabinoides en los intestinos y promueve la homeostasis intestinal.
Tanto la acupuntura como la manipulación osteopática mejoran el ECS. El yoga y la meditación provocan la “respuesta de relajación”, un fenómeno fisiológico en el que una persona puede comportarse, conscientemente, de manera tal que impulsa el bienestar mental y físico. A pesar de que no se llevaron a cabo estudios hasta la fecha, la mayoría de los expertos sospechan que estas modalidades de control de estrés mejoran el ECS y, por consiguiente, impulsan la homeostasis.
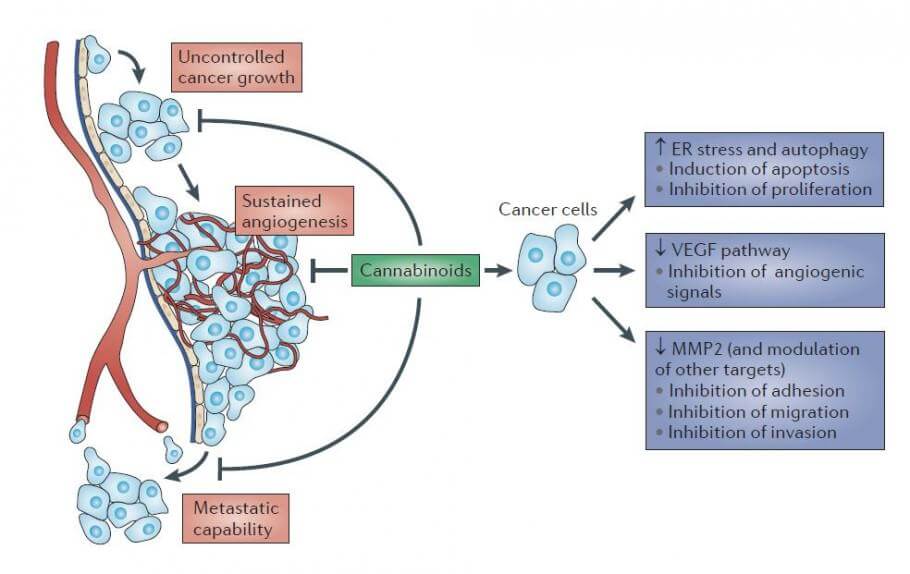
Por último, ¿qué sucede con la capacidad del cannabis para evitar enfermedades? Se conoce a los cannabinoides vegetales por ser muy seguros y tener propiedades antiinflamatorias, antioxidantes y neuroprotectoras. En los casos en que existe deficiencia del sistema endocannabinoide, el uso de cannabis puede ser el compuesto corrector, que elimina los síntomas de la afección. El uso regular de cannabis puede disminuir la inflamación crónica y la acumulación de radicales libres. Se considera que ambas son la causa raíz de muchas afecciones, incluidos trastornos autoinmunes y neurodegenerativos. El cannabis está asociado con niveles de insulina en ayunas más bajos y menor resistencia a la insulina, lo que sugiere la protección contra el desarrollo de diabetes. A principios de este año, científicos alemanes descubrieron que dosis bajas crónicas de THC revirtieron la disminución del rendimiento cognitivo en ratones viejos que se relaciona con la edad. Además, la investigación documentó la reducción significativa del uso de medicamentos recetados en estados con leyes que permiten el uso de cannabis medicinal, lo que resulta en una reducción aproximada de un cuarto en lo que respecta a las muertes relacionadas con opiáceos.
Muchos pacientes informaron que el uso de cannabis mejora su salud en general e impulsa el sueño de calidad, reduce la ansiedad y depresión y disminuye el dolor y la inflamación, por lo que pueden continuar siendo participantes activos en sus vidas. A pesar de que no se investigaron dosis exactas y combinaciones de cannabinoides para indicaciones preventivas, es probable que dosis bajas intermitentes que incluyen THC y CBD aumenten el ECS sin causar efectos adversos. Una dieta saludable (incluidos ácidos grasos en el equilibrio correcto), el ejercicio aeróbico y el control de estrés ayudarán a que su ECS conserve la homeostasis. Cuide su sistema endocannabinoide y este cuidará de usted.
El Dr. Bonni Goldstein, médico de Los Ángeles, es autor de Cannabis Revealed y director médico de Canna-Centers, que ofrece seminarios educativos y seminarios web sobre la terapéutica del cannabis.







.jpg)